09.05.2021 - 21:50
|
Actualització: 09.05.2021 - 23:14
Nota: Aquest article, escrit per dos experts en malalties infeccioses i salut global, se centra en l’experiència de la covid al Regne Unit. Això no obstant, tant els diagnòstics com les aportacions de futur són interessants i extrapolables per a la resta de sistemes sanitaris del món, i per això hem considerat convenient de publicar-lo.
A mesura que la població del Regne Unit torna a fer reunions, als pubs i a l’aire lliure, sembla que la llarga i dura tercera onada de covid-19 al país va desapareixent i la vida torna a poc a poc a la normalitat. Però la realitat és que aquesta malaltia continua en apogeu. Encara devasta països de tot el món, sobretot el Brasil i l’Índia. No hi ha cap dubte que haurem de viure amb la covid-19 durant un temps, potser per sempre.
L’estratègia “covid zero” per a eliminar el virus d’una regió o d’un país sencer és lloable i l’hem debatuda a bastament, però sense mesures concretes i efectives quant a la traçabilitat de contactes, les quarantenes i els viatges, l’eliminació del virus no anirà més enllà d’un somni bonic.
La realitat més probable durant la nostra vida és la prevenció, la mitigació i el guariment d’una covid-19 estacional. I per això l’hem de començar a planificar ara mateix. Si ens fem càrrec que la covid esdevindrà endèmica, com tractarem els pacients, en el futur?
El llarg camí que queda per recórrer
L’onada de covid-19 que el Regne Unit va registrar després de Nadal va demostrar fins a quin punt anhelem de recuperar el contacte humà “normal”. Però també va deixar al descobert els perills de la transmissió en comunitats amb baix nivell d’immunitat. És ben comprensible que molts esperin que la vaccinació en massa ens ajudi a recuperar la vida.
La velocitat de desenvolupament, avaluació i administració de vaccins altament eficaços no té punt de comparació amb res que s’hagi vist mai. El govern del Regne Unit calcula que haurà administrat la primera dosi del vaccí a tota la població a l’agost.
Però l’administració del vaccí varia molt. Encara que l’escletxa es vagi reduint, les persones d’origen ètnic negre, asiàtic i de minories ètniques, inclòs el personal sanitari, continuen tenint menys probabilitats de ser vaccinats. Passa igual a les zones més pobres i entre els malalts crònics. A més, com passa amb més vaccins, l’eficàcia pot ser menor en persones amb càncer.
Fins i tot amb una alta cobertura del vaccí, és probable que calgui modificar-lo perquè s’adapti a les noves variants. És possible que no aconseguim mai la immunitat de grup i que cap vaccí anticovid no sigui eficaç al 100%.
Com a metges, també hem de ser conscients que els reinfectats o prèviament vaccinats que emmalalteixen de covid-19 poden presentar símptomes nous, atenuats o inusuals. És el cas, sobretot, dels qui tenen sistemes immunitaris deteriorats.
Innovacions en el tractament
La bona notícia és que com més va més aprenem a tractar les persones amb covid-19. Gràcies a l’assaig clínic Recovery, dirigit per la Universitat d’Oxford, ara sabem que l’esteroide dexametasona, bé de preu i disponible, redueix les morts en pacients hospitalitzats amb covid-19 que requereixen oxigen.
També hi ha resultats encoratjadors que indiquen que els fàrmacs tocilizumab i sarilumab poden ajudar en el tractament de pacients hospitalitzats amb malalties greus. Aquests fàrmacs redueixen la resposta inflamatòria de l’organisme a la covid. Hi ha més recerques actives per a esbrinar si els anticossos monoclonals sintètics o els esteroides inhalats poden evitar el deteriorament i l’ingrés a l’hospital.

Els malalts hospitalitzats amb covid-19 tenen un alt risc de desenvolupar coàguls de sang. Hi ha estudis que demostren que els anticoagulants poden prevenir i tractar els coàguls per covid i millorar-ne els resultats. Però augmentar l’ús d’anticoagulants pot fer que hi hagi més pacients que n’experimentin efectes secundaris, com ara hemorràgies. L’ús més generalitzat d’aquests medicaments exigirà que trobem l’equilibri adequat i ens assegurem d’observar els pacients amb cura.
Encara que els avenços esmentats són enormes, no n’hi ha prou amb els medicaments i les proves. Hem d’assegurar-nos que les persones siguin el centre de la nostra atenció.
Satisfacció dels pacients
Entendre com ho viuen els pacients amb covid-19 és un bon punt de partida. Al nostre hospital de Liverpool, hem fet enquestes de satisfacció entre els ingressats amb covid-19 de cap a cap de la pandèmia. Són els primers estudis publicats sobre la percepció d’aquests pacients al Regne Unit.
Els resultats de la primera onada van mostrar que els pacients estaven molt satisfets amb l’atenció rebuda era alta i que se sentien segurs. També va revelar algunes àrees en què calia millorar, com ara la comunicació sobre els medicaments i els efectes secundaris, l’alimentació i la qualitat del son.
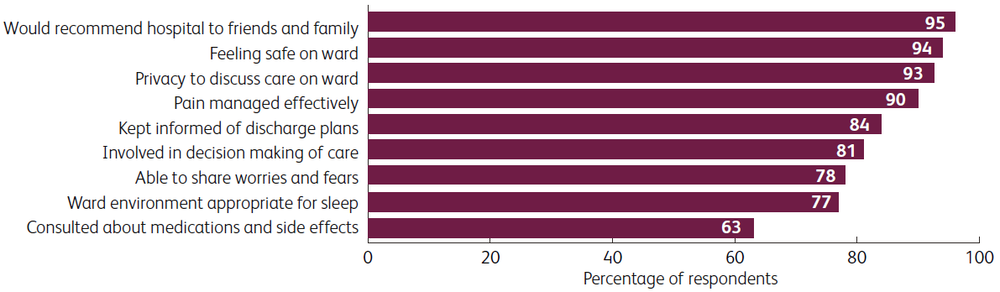
Per a millorar l’atenció als pacients, l’agost del 2020 vam començar un programa formatiu per al personal sanitari que atén pacients amb covid-19. Després de la formació, els resultats preliminars de la segona i la tercera onades van mostrar una millora en les qualificacions de l’atenció, sobretot en relació amb la comunicació. Els resultats també van indicar que els negres, asiàtics i gent de minories ètniques manifestaven una satisfacció semblant a la dels blancs.
Els resultats són força encoratjadors, tenint en compte les pressions a què era sotmès el Sistema de Salut britànic en el moment en què es va fer l’enquesta.
El fantasma de la covid persistent
Les seqüeles postagudes de la infecció per SARS-CoV-2, també anomenades covid persistent, poden complicar el futur de l’assistència. Un estudi recent (que encara ha de ser revisat) indica que gairebé la meitat dels pacients hospitalitzats amb covid-19 afirmen que no se senten del tot recuperats set mesos més tard de mitjana.
De fet, un malalt de covid-19 de cada deu, inclosos els nens, continua tenint-ne símptomes uns quants mesos més tard. Això fa pensar que hi haurà milions de persones arreu del món en aquesta situació.
Predir qui desenvoluparà covid persistent és complicat. A part l’edat i l’obesitat, els factors de risc comuns de la malaltia de covid-19 no es correlacionen amb el risc de covid persistent. En contrast amb la covid aguda, les dones en edat de treballar són les que tenen més probabilitats de trobar-se afectades per la covid persistent, segons un altre estudi preliminar.
És clar que la millor manera de prevenir casos futurs de covid persistent serà evitar d’entrada la infecció. Però per a aquells qui tinguin la covid persistent, s’han habilitat fons per a ampliar l’atenció en centres especialitzats. Així i tot, el tractament basat en les proves i els plans de reincorporació a la feina per a la covid-19 continuen essent escassos. L’obtenció de les proves necessàries per a tractar la covid persistent requerirà un reconeixement, diagnòstic i notificació millors de la malaltia.
Atenció sanitària virtual
Durant la pandèmia, els professionals de la salut han hagut d’adaptar-se a les consultes virtuals. En el futur, les consultes seran més híbrides. Es combinaran les consultes presencials amb la videotrucada, el telèfon i les plataformes de missatgeria bidireccional. També és probable que, segons el pla a llarg termini del Sistema de Salut britànic, es generalitzin innovacions digitals com ara els dispositius de monitoratge i seguiment portàtils.
Hem d’esforçar-nos a garantir que aquests avenços no deixin de banda la població amb accés limitat a internet, com ara la gent gran, les cases més pobres, els discapacitats cognitius, aquells qui tenen barreres lingüístiques i els immigrants.
Sistemes sanitaris compassius
A mesura que els casos de covid-19 al Regne Unit continuen disminuint, és cabdal el restabliment dels serveis sanitaris rutinaris i essencials per a les afeccions no relacionades amb la covid. Al gener hi havia als hospitals més de 100.000 ingressats amb covid. Així i tot, el sistema sanitari encara va aconseguir d’oferir atenció no covid a 1,3 milions de pacients, més que durant el pic de la primera onada, l’abril de l’any passat.
Això no obstant, les xifres recents mostren un retard creixent a les llistes d’espera de pacients amb càncer i cirurgia planificada. També es preveu que els serveis de salut mental i els de més malalties cròniques, com ara la diabetis i les malalties pulmonars, experimentin un augment de la demanda. Pot ser que el “retorn a la normalitat” impliqui més consultes, més operacions i més feina en comparació amb anys anteriors.
I tot això amb una plantilla esgotada mentalment, amb molts sanitaris maldant per reduir l’horari laboral o fins i tot per deixar la feina. A més, el personal sanitari subaltern haurà de recuperar les hores de formació perdudes, i els torns han de ser prou flexibles per a encara noves onades de covid.
Hem de planificar aquests augments ara. Però sense una inversió i un finançament addicionals a llarg termini, i sense un lideratge fort, és poc probable que això sigui possible. Com a treballadors sanitaris podem fer canvis per millorar la nostra pràctica. Però som una gota d’aigua a l’oceà comparats amb els canvis de valors institucionals que són necessaris.
El llibre blanc del govern britànic sobre el futur del Sistema de Salut no tracta dels dèficits de finançament i d’inversió. Tampoc no ofereix una via per a reduir l’escletxa existent entre l’atenció sanitària i la social.
El panorama general
Un sistema sanitari compassiu ha de ser accessible i important per al conjunt de la població diversa per a qui treballa. L’informe Marmot 2020 va informar que les desigualtats sanitàries a Anglaterra han augmentat d’ençà del 2010. La covid-19 ha accentuat aquestes desigualtats.
La regió de Liverpool és classificada com una de les més desfavorides d’Anglaterra. A la feina hem observat més malalts de covid-19 i resultats pitjors entre els pobres, els desocupats i els treballadors precaris, i entre aquells qui s’encaren a circumstàncies de la vida complicades, com ara gent que viu en pisos saturats i en males condicions.
També hi ha grans disparitats sanitàries i marginació relacionades amb l’origen ètnic. Tot i que algunes disparitats ètniques s’encavalquen amb la pobresa, el racisme en si és un motor estructural i cultural fonamental de la desigualtat.
Els sistemes sanitaris necessiten estratègies més bones per a plantar cara al racisme i arribar als grups ètnics minoritaris i mal atesos. Per aconseguir-ho caldrà crear confiança i xarxes amb les comunitats locals. Sense aquestes mesures, les desigualtats existents tindran efectes intergeneracionals negatius a llarg termini en les perspectives sanitàries, educatives i econòmiques.
Enmig de la reestructuració prevista del Sistema de Salut britànic, és clar que amb una plantilla compassiva no n’hi haurà prou per a continuar atenent els malalts de covid-19 ni cap altra malaltia. Ens cal un sistema sanitari compassiu que funcioni per a tots.
Tom Wingfield és un metge expert en malalties infeccioses i professor clínic sènior a l’Escola de Medicina Tropical de Liverpool i investigador associat honorari de la Universitat de Liverpool. Miriam Taegtmeyer és professora de Salut Global a l’Escola de Medicina Tropical de Liverpool. Aquest article fou publicat originalment a The Conversation.




